Farmaci anti-TB: una lista dei migliori
La tubercolosi è una malattia pericolosa e contagiosa che è estremamente difficile da trattare in forme avanzate. Prima si rivela la malattia, più è favorevole la prognosi. Con la giusta scelta di un farmaco anti-tubercolosi, un'interazione attiva del paziente e del medico, è possibile ottenere il completo recupero in pochi mesi. Nel caso opposto, il processo potrebbe trascinarsi per anni, senza dare un risultato positivo.
Tipi di farmaci 1 riga
La selezione di un regime farmacologico per il trattamento della tubercolosi inizia dopo una diagnosi accurata e si basa su molti fattori.
Alle persone sane in contatto con il paziente con una forma aperta verrà offerta una terapia preventiva, che può essere abbandonata.
Se la malattia è stata diagnosticata per la prima volta, si inizia a trattare con sostanze di prima linea, inclusi farmaci antibatterici sintetici e farmaci di origine naturale. Sono:
- possedere la più grande attività contro i bastoncini di Koch;
- avere un effetto tossico minimo sul corpo;
- progettato per un uso a lungo termine.
Secondo i medici e i pazienti, i più efficaci nel trattamento sono:
- "INH".
- "Rifampicina".
- "Streptomicina".
- "Pyrazinamide".
- "Ethambutol".
Di solito vengono prescritti come farmaci essenziali e 2-3 vengono utilizzati contemporaneamente per aumentare l'efficacia. Questo riduce la possibilità di dipendenza.
L'aspetto di vari effetti collaterali dei farmaci anti-TB è abbastanza comune.
Fondi della seconda fila
Se il farmaco del primo gruppo non è possibile, ricorrere ad altro. Appartengono alla seconda fila. Le sostanze hanno una tossicità più elevata e un impatto minore sull'agente patogeno. L'uso prolungato, che è semplicemente necessario nel trattamento della tubercolosi (in media 10 mesi), può influire negativamente sulla salute del fegato e dell'intero organismo. Tali farmaci sono prescritti, nei casi in cui è veramente necessario.
Con l'uso a lungo termine di un farmaco anti-TB della prima fila, i micobatteri acquisiscono resistenza alle sostanze, non lavorano più a pieno regime, quindi, questi agenti vengono sostituiti da altri.

I farmaci di seconda linea includono:
- PAS.
- "Prothionamide".
- "Ofloxacin".
- "Kanamicina".
- "Ethionamide".
- "Capreomicina".
- "Amikacina."
- "Cycloserine".
- "Ciprofloxacina".
A volte è necessario ricorrere a farmaci anti-tubercolosi di seconda linea se il paziente è stato infettato da micobatteri, che sono già resistenti al trattamento principale, o se sono state osservate reazioni allergiche ad esso.
A seconda delle prove, questi medicinali possono essere utilizzati in combinazione con o separatamente da attivi fissi.
riserva
Quando l'uso di entrambi i gruppi è impossibile secondo le indicazioni, ai pazienti vengono prescritte sostanze che hanno una pronunciata tossicità e hanno un effetto minore sul micobatterio rispetto al popolare isoniazide e rifampicina.
Questo gruppo include:
- "Claritromicina".
- "Clofazimine."
- "Amoxicillina".
- "Ftivazid".
- "Tiacetazone".
- "Florimitsina".
- "Flurenizid".
Nuove medicine
Il progresso non sta fermo. Gli scienziati conducono regolarmente ricerche, creando nuovi farmaci anti-TB.

I risultati recenti includono:
- "Perchlozone". È apparso nei dispensari tubali dall'inizio del 2013. Rispetto ad altri agenti che sopprimono l'attività dei micobatteri, ha una tossicità minima e un alto livello di efficacia. L'esatto meccanismo d'azione non è ancora noto. L'uso nei bambini, durante la gravidanza e l'allattamento è incluso nella lista delle controindicazioni. Grave insufficienza renale ed epatica - anche. Il suo costo parte da 20.000 rubli. nelle farmacie di Mosca.
- "Sirturo". Bedakvilin del gruppo delle diarilchinoline agisce come sostanza attiva. Il farmaco è nella lista dei farmaci anti-TB di nuova generazione. Creato nel 2014 e da quel momento si è dimostrato parte di una complessa terapia della malattia. La dinamica positiva è stata osservata dopo il terzo mese di utilizzo. È costoso, il prezzo per l'imballaggio in diverse farmacie va da 2.000 a 4.000 euro.
- "Mikobutin". Antibiotico sintetico che distrugge qualsiasi forma di tubercolosi, tra cui inattive e resistenti. Le informazioni sulla sicurezza d'uso durante la gravidanza, l'allattamento e i bambini non lo fanno, perché lo studio della sostanza continua. Il costo è di circa 25.000 per confezione da 30 pezzi. Al giorno è prescritto 1 compressa.
Ci sono poche recensioni di nuovi farmaci, la maggior parte dei pazienti non rischia di acquisirli, perché sono in fase di sviluppo e sono molto costosi. Coloro che hanno ancora preso il rischio affermano che la malattia è stata sconfitta in 2-3 mesi, mentre i farmaci standard di prima linea nella maggior parte dei casi iniziano ad agire non prima di dopo 6 mesi.
Ulteriori droghe e differenze nella classificazione
I farmaci anti-TB combinati, tra cui 2-4 sostanze della prima fila, si sono dimostrati efficaci. Questo è:
- "Repin B6".
- "Laslonvita".
- "Izokomb".
- "Rifater".
- "Protub-3."
- "Tubavit".
- "Rifinag".
- "Phthisoetham B6".
- "Protubetam".
- "Da Eremfat".
La classificazione di cui sopra è più popolare, tuttavia, nell'Unione internazionale contro la tubercolosi, il primo gruppo comprende solo prodotti a base di isoniazide e rifampicina.
Si riferiscono al secondo gruppo:
- "Kanamicina".
- "Streptomicina".
- "Cycloserine".
- "Ethambutol".
- "Viomicina".
- "Prothionamide".
- "Pyrazinamide".
Sono considerati di media efficienza.
E nel terzo gruppo di sostanze hanno bassa efficienza, è:
- "Tiacetazone".
- PAS.
Sulla base di classificazioni così diverse, si può concludere che i principi del trattamento della tubercolosi variano in modo significativo. In Russia, la prima opzione è stata presa come base.
"Rifampicina"
Questo farmaco ha un effetto pronunciato su molti microrganismi gram-positivi. Attivo contro la maggior parte dei micobatteri, compresi quelli atipici.
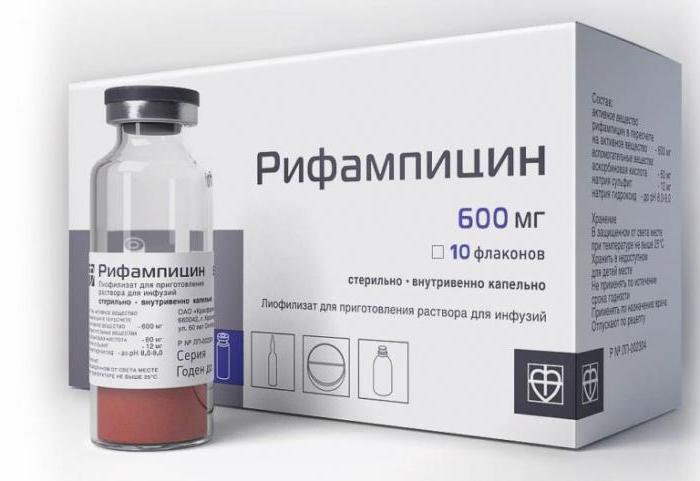
Se usato come monopreparazione, provoca rapidamente dipendenza e il suo effetto terapeutico si riduce, pertanto, per il trattamento della tubercolosi, esso viene combinato con altre sostanze della prima o della seconda fila, talvolta utilizzate in combinazione con fondi di riserva.
Indicazioni per l'uso "Rifampicin" - tutte le forme di tubercolosi, compresa la sconfitta del mycobacterium del cervello.
Non prescritto per:
- gravi lesioni del fegato, reni;
- tutti i tipi di epatite;
- diverso tipi di ittero ;
- gravidanza in 1 trimestre.
La ricezione attenta è possibile:
- incinta in 2 e 3 trimestri;
- bambini piccoli;
- malato di alcolismo;
- HIV-infetto, ricevendo la proteasi.
Il farmaco può avere molti effetti collaterali, tra i quali vi sono violazioni da parte di:
- Organi dell'apparato digerente (nausea, vomito, bruciore di stomaco, stitichezza, diarrea, colite, danni al pancreas).
- Sistema endocrino (dismenorrea).
- CNS (mal di testa, perdita di equilibrio, capogiri, incoordinazione).
- Cuori e vasi (diminuzione della pressione sanguigna, infiammazione delle pareti venose).
- Rene (necrosi dei tubuli renali, nefrite, alterazione del funzionamento dell'organo di diversa gravità).
- Sistema circolatorio (trombocitopenia, aumento degli eosinofili, leucopenia, anemia).
- Fegato (epatite, aumento della bilirubina e delle transaminasi).
In alcuni pazienti, si osserva intolleranza individuale, che può essere espressa in presenza di:
- eruzioni cutanee;
- Edema di Quincke;
- alterata funzione respiratoria.
In questo caso, "Rifampicin" dovrebbe essere sostituito.
Durante la terapia, i pazienti possono notare la colorazione di tutti i liquidi biologici in una tonalità rossastra. I medici affermano che non c'è niente di terribile in questo. Questo non è sangue, ma solo un effetto collaterale di un agente che penetra attivamente nella saliva, nell'urina e nel catarro.
Ricezione simultanea con:
- glucocorticoidi - la loro efficacia diminuisce;
- isoniazide: aumenta gli effetti tossici sul fegato;
- contraccettivi orali - aumenta la possibilità di una gravidanza indesiderata (che è inaccettabile durante il trattamento della tubercolosi);
- coagulanti indiretti - un deterioramento dell'effetto terapeutico di questi ultimi;
- pirazinamide - influenza la concentrazione di rifampicina nel siero.
Le recensioni dei farmaci sono abbastanza diverse. Alcuni pazienti hanno un effetto pronunciato e un recupero rapido, altri riportano numerosi effetti collaterali, principalmente dal fegato. Molti hanno notato che durante la ricezione il sistema immunitario è stato gravemente danneggiato, c'erano problemi con la crescita della flora fungina.
I medici ritengono che l'antibiotico ad ampio spettro sia piuttosto efficace e affermano che il deterioramento del benessere può essere osservato sia in presenza di rifampicina che di sostanze aggiuntive. Molto spesso, gli effetti collaterali sono osservati in individui che saltano le tecniche di capsula.
Le indicazioni per l'uso della rifampicina includono la possibilità del suo uso come agente profilattico.
"INH"
Incluso nel gruppo di idrazidi. Ha un effetto batteriostatico su tutte le forme di tubercolosi nella fase attiva e battericida su un bastoncino a riposo.
Può essere prescritto come agente profilattico per i bambini con un test di Mantoux di diametro superiore a 5 mm o per le persone che sono venute a contatto con pazienti con la forma aperta della malattia.
La terapia esclusivamente con Isoniazide è molto avvincente, quindi il suo uso come mono-farmaco non è raccomandato.

Le istruzioni ufficiali per l'uso di "Isoniazid" affermano che è vietato utilizzarlo quando:
- alcuni disturbi del SNC, come la polio, l'epilessia, la psicosi acuta;
- renale acuta e insufficienza epatica ;
- la presenza di placche di colesterolo sulle pareti dei vasi sanguigni.
Per il trattamento di pazienti nella prima infanzia, donne in gravidanza e in allattamento, lo strumento viene usato con cautela. La sostanza è in grado di penetrare in tutti i fluidi biologici e causare ritardo dello sviluppo, disturbi neurologici e di altro tipo.
Quando combinato con la tossicità "rifampicina" di entrambe le sostanze aumenta.
Se assunto contemporaneamente alla streptomicina, l'escrezione renale attraverso i reni viene rallentata, pertanto, se tali combinazioni sono necessarie, è necessario assumerle con il maggior intervallo possibile.
Il dosaggio viene selezionato singolarmente in ciascun caso e dipende da:
- forme di tubercolosi;
- la presenza di resistenza;
- la condizione generale del paziente;
- età, sesso, peso e altre cose.
Con l'uso prolungato, possono verificarsi numerosi effetti collaterali:
- ittero;
- nausea e vomito;
- perdita di appetito;
- sensazione di euforia;
- iperglicemia;
- nevrosi;
- psicosi;
- dismenorrea;
- ginecomastia;
- mal di testa;
- convulsioni;
- VVD;
- febbre;
- febbre;
- altro.
L'istruzione ufficiale sull'uso di "Isoniazide" dice che se hai delle lamentele riguardo l'inizio della terapia, dovresti consultare un medico.
Secondo molti medici, i pazienti che hanno assunto Isoniazide in combinazione con altri farmaci di prima linea sono guariti 6-18 mesi dopo l'inizio del trattamento, ma questo è soggetto a diagnosi precoce. In questo caso, gli effetti collaterali sono stati osservati solo nel 15% dei pazienti.
I pazienti stessi affermano che il trattamento è piuttosto difficile da tollerare, ma è difficile valutare l'effetto di un particolare farmaco, perché è raramente prescritto come mono-agente.
La maggior parte di coloro che hanno usato l'Isoniazide a scopo profilattico non ha notato un marcato deterioramento del loro benessere.
È severamente vietato bere alcolici durante il trattamento: ciò aumenta il carico sul fegato e porta alla sua rapida sconfitta.
"Streptomicina"
Appartiene agli aminoglicosidi di prima generazione. È piuttosto vecchio antibiotico ad ampio spettro. È stato usato per molti anni per curare la tubercolosi.
A differenza di altri mezzi, ha un'origine naturale. È stato ottenuto dai prodotti di scarto di alcuni tipi di funghi microscopici.
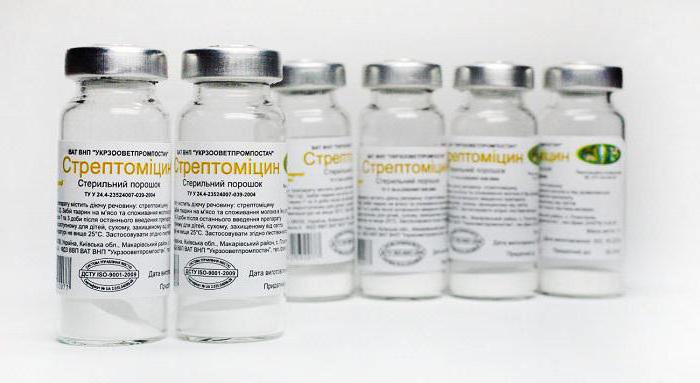
La sostanza viene utilizzata sotto forma di iniezioni a causa di scarso assorbimento dal tratto gastrointestinale. Dal corpo viene escreto invariato. Viola la sintesi delle molecole proteiche micobatteriche, inibisce la loro riproduzione e distrugge l'infezione.
Il dosaggio è selezionato individualmente. In media è di 15 mg per 1 kg di peso. Le iniezioni possono essere posizionate 1-2 volte al giorno. Poiché il farmaco principale non è adatto, per l'eliminazione efficace dell'infezione, è combinato con altri medicinali, come "Rifampicina" o "Isoniazide".
Nonostante il processo naturale di ottenere un farmaco, quando viene assunto, possono verificarsi reazioni indesiderate da vari sistemi corporei. Questo potrebbe essere un problema:
- apparato uditivo e vestibolare;
- sistema nervoso centrale e periferico;
- organi digestivi;
- sistema genito-urinario.
A volte c'è un'intolleranza individuale "streptomicina".
Il farmaco ha iniziato a essere attivamente utilizzato per il trattamento della tubercolosi dal 1946. A quei tempi, un grande numero di persone era guarito, ma poi i batteri cominciarono ad acquisire resistenza, quindi al momento l'uso della streptomicina da sola non dà l'effetto desiderato.
Per questo motivo, ci sono poche recensioni sul farmaco, qualcuno lo considera efficace, qualcuno inutile. I medici spesso includono tali iniezioni nella complessa terapia della tubercolosi e spesso osservano una tendenza positiva.
A volte l'uso di "streptomicina" deve essere abbandonato se i pazienti hanno una perdita uditiva, che può portare alla completa sordità.
"Pirazinamide"
Agente antibatterico sintetico usato per trattare la tubercolosi di varie forme. Produce effetti batteriostatici e battericidi.
Il farmaco "Pyrazinamide" è prodotto esclusivamente sotto forma di compresse, poiché l'effetto migliore si osserva interagendo con un mezzo acido. Una volta nel corpo, penetrano direttamente nelle lesioni, dove agiscono su agenti patogeni.
Il più delle volte i phthisiatrici lo prescrivono nei casi in cui il paziente ha già sviluppato resistenza a "Rifampicina" e "Isoniazide".

Non è usato per:
- gotta;
- iperuricemia;
- epilessia;
- aumento dell'eccitabilità nervosa;
- ridurre la funzione della tiroide;
- gravi disturbi del fegato e dei reni;
- di gravidanza.
Come qualsiasi altro farmaco anti-TB, "Pyrazinamide" è scarsamente tollerato dai pazienti. Secondo loro, durante il trattamento hanno notato i seguenti disturbi:
- L'aumento e il dolore del fegato, lo sviluppo di varie patologie da parte dell'organo.
- esacerbazione malattie da ulcera.
- Perdita o perdita di appetito.
- Nausea e vomito.
- Il sapore del ferro in bocca.
Inoltre, l'assunzione di pillole può causare interruzioni nel sistema nervoso ed ematopoietico e provocare varie reazioni allergiche, dalla pelle al sistemico.
L'effetto anti-TB più pronunciato viene osservato durante l'assunzione con:
- "Rifampicina".
- "Isoniazid".
- I fluorochinoloni.
Secondo i medici, tali combinazioni possono dare rapidamente un andamento positivo, a condizione che vengano presi regolarmente tutti i farmaci prescritti. Frequenti salti di assunzione di pillole possono causare effetti collaterali più pronunciati e mancanza di risultati.
"Ethambutol"
Agente antibatterico sintetico che agisce esclusivamente sulla forma attiva della malattia. Ha un effetto batteriostatico, cioè sopprime la riproduzione del patogeno.
Inefficace come profilattico per le persone che sono venute in contatto con il paziente o per i pazienti con sospetta tubercolosi in una forma inattiva.
Incluso nella maggior parte dei regimi terapeutici per eliminare i bastoncini Koch, specialmente se la dipendenza si è sviluppata per gli strumenti di base.
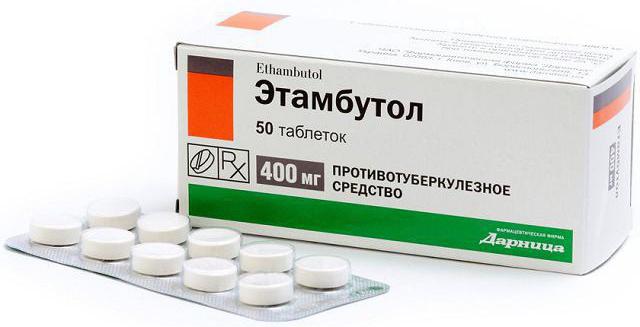
Il farmaco "Ethambutol" non viene utilizzato quando:
- presenza di resistenza;
- neurite del nervo ottico;
- retinopatie;
- altre malattie della natura infiammatoria degli occhi.
Nella pratica pediatrica può essere applicato da 2 anni.
Tra gli effetti collaterali più comuni, i pazienti emettono:
- nausea e vomito;
- dolore addominale;
- vertigini;
- disturbo del sonno;
- un aumento della quantità di espettorato;
- peggioramento della tosse;
- eruzione cutanea e altre reazioni allergiche.
PAS. "Cycloserine"
Appartengono alla seconda fila di farmaci anti-tubercolari e hanno un'attività meno pronunciata contro i micobatteri.
Il loro uso è ricondotto al caso di assuefazione a farmaci anti-TBC di prima linea o come parte di una terapia complessa. Rispetto ai farmaci principali, i loro prezzi sono molto più alti e non sono adatti per un trattamento a lungo termine per tutti.
Capsule "cycloserine", PAS e altri mezzi simili prescritti nei casi in cui l'uso di altri farmaci non è possibile.
Non sono prescritti per il trattamento di donne in gravidanza e bambini piccoli, poiché è stata dimostrata la loro influenza negativa sulla formazione del feto e sull'ulteriore sviluppo del bambino.
Grave insufficienza renale ed epatica è anche incluso nella lista delle controindicazioni.

I pazienti che hanno utilizzato PAS da molto tempo hanno notato la comparsa di:
- gozzo causato da una diminuzione della funzione tiroidea;
- nausea, vomito, bruciore di stomaco;
- fallimento del fegato e dei reni;
- ittero;
- edema;
- febbre;
- altri reclami.
Quando si assumono le capsule, la "Cicloserina" interrompe la tiroide, ma possono essere presenti altri effetti collaterali. Inoltre, un farmaco anti-TB ha un effetto pronunciato sul sistema nervoso, causando:
- Insonnia.
- Sogni da incubo
- Aggressività, irritabilità.
- Euphoria.
- Psicosi.
- Convulsioni.
L'assunzione simultanea con l'alcol aumenta gli effetti collaterali del sistema nervoso centrale.
"Isoniazide" e "Cicloserina" portano a sonnolenza, letargia. Quando combinato con PAS, la sua attività aumenta.
Molti anni fa, la diagnosi di "tubercolosi" sembrava una frase. Oggi tutto è cambiato. Gli scienziati hanno creato molte medicine efficaci per il trattamento delle infezioni. L'interazione di farmaci anti-TB consente di ottenere una tendenza positiva in pochi mesi dopo l'inizio della terapia. Nonostante la loro tossicità, aiuteranno a sbarazzarsi completamente della malattia e daranno una seconda possibilità a una persona.